آمپول سینورا و تزریق در منزل
آمپول سینورا یکی از داروهای بیولوژیک مهم در درمان بیماریهای التهابی خودایمنی مانند آرتریت روماتوئید، اسپوندیلیت آنکیلوزان، پسوریازیس و بیماری کرون است. این دارو با مهار فاکتور نکروز توموری آلفا (TNF-α)به کاهش التهاب، درد، تورم و آسیب مفصلی کمک میکند. با توجه به نوع دارو و شرایط خاص بیمار، تزریق آن باید با دقت، ایمنی و رعایت اصول بهداشتی انجام شود. در این راستا، مرکز خدمات درمانی رایبد با فراهمسازی تیم حرفهای و مجرب، امکان تزریق ایمن و تخصصی سینورا در منزل را فراهم کرده است. در صورت نیاز به متخصصین مرکز خدمات پرستاری در منزل رایبد جهت کسب اطلاعات در مورد آمپول سینورا و تزریق در منزل با شمارهتلفن 02146291209 – 02122042881 یا 09910611272 تماس بگیرید.
آمپول سینورا چیست و چگونه عمل میکند؟
آمپول سینورا (Cinnora) یا آدالیموماب برای کاهش درد و تورم ناشی از انواع مختلف آرتریت کاربرد دارد. همچنین این دارو برای درمان برخی از اختلالات پوستی همچون پلاکی، هیدرادنیت چرکی و پسوریازیس مورد استفاده قرار میگیرد. سینورا حاوی ماده فعال سرتولیزومب پگول (Certolizumab Pegol) است که نوعی آنتیبادی مهندسیشده برای مهار فاکتور نکروز توموری آلفا (TNF-α) میباشد. TNF-α یکی از پروتئینهای اصلی در ایجاد التهاب در بدن است و در بیماریهای خودایمنی نقش کلیدی ایفا میکند. مهار این فاکتور موجب کاهش التهاب، درد، تورم و پیشگیری از آسیب بافتی در بیماران میشود.
عملکرد سینورا بهگونهای است که با اتصال به TNF-α و غیرفعالسازی آن، از پاسخهای التهابی بیشازحد سیستم ایمنی جلوگیری میکند. این دارو معمولاً بهصورت تزریق زیرجلدی تجویز میشود و دوره درمان بسته به شرایط بیمار ممکن است هفتگی یا هر دو هفته یکبار باشد. تاثیر سینورا ممکن است ظرف چند هفته پس از شروع درمان مشاهده شود و به بهبود کیفیت زندگی، افزایش دامنه حرکتی مفاصل و کنترل علائم بیماری کمک کند. استفاده از سینورا باید تحت نظر پزشک و با پیگیری منظم انجام شود، چراکه مانند سایر داروهای بیولوژیک، ممکن است عوارض جانبی نیز به همراه داشته باشد.
آمپول سینورا و تزریق در منزل چه اهمیتی دارد!
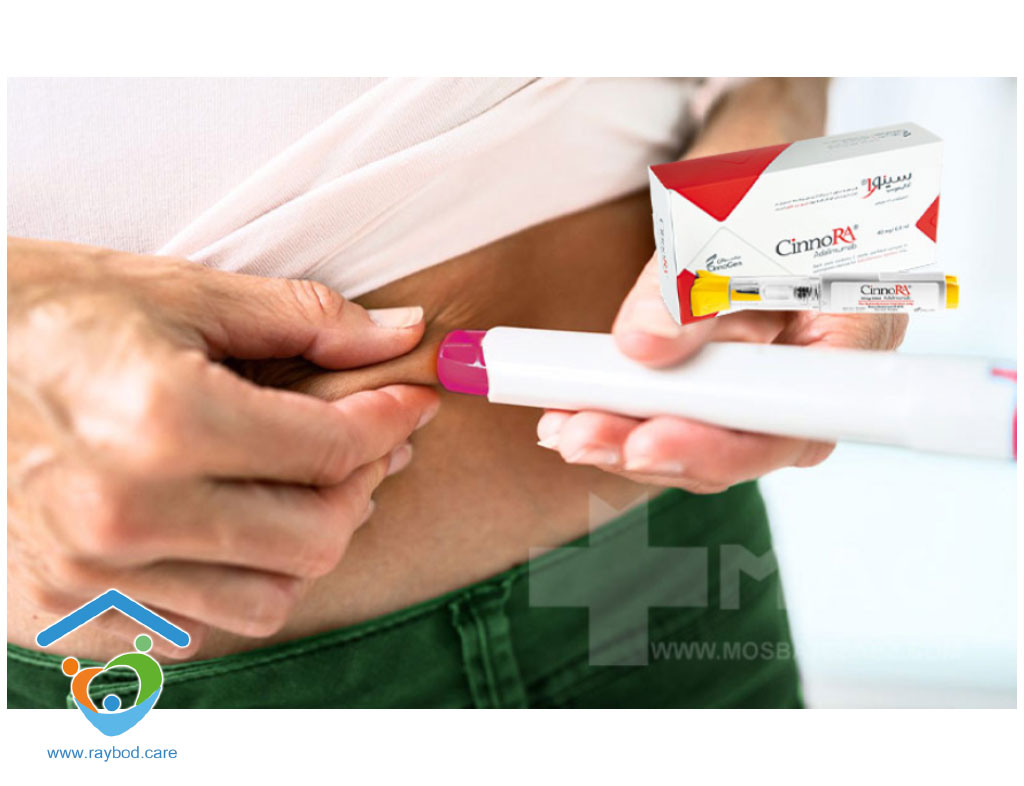
آمپول سینورا بهصورت زیرجلدی (Subcutaneous) انجام میشود، به این معنی که دارو در لایه چربی زیر پوست تزریق میگردد. تزریق معمولاً در نواحی مانند شکم یا رانها صورت میگیرد. این دارو معمولاً در سرنگهای از پیش پر شده یا قلمهای خودکار تزریق (auto-injector) عرضه میشود که کار تزریق را برای بیماران یا پرستاران آسانتر میکند. در صورت استفاده از دو سرنگ در یک نوبت تزریق، توصیه میشود محلهای تزریق را تغییر دهید. اهمیت آمپول سینورا و تزریق در منزل چیست؟
تزریق آمپول سینورا، بهخصوص برای بیمارانی که نیاز به تکرار منظم آن دارند، میتواند چالشهایی مانند رفتوآمد مکرر، انتظار در مراکز درمانی و افزایش ریسک ابتلا به بیماریهای عفونتی را به همراه داشته باشد. از اینرو، خدمات تزریق در منزل بهعنوان راهحلی مؤثر و راحت پیشنهاد میشود.
مرکز خدمات درمانی شبانه روزی رایبد با بهرهگیری از پرستاران آموزشدیده و دارای صلاحیت تزریق داروهای بیولوژیک، شرایطی را فراهم کرده است که بیماران بتوانند بدون استرس و با رعایت کامل اصول ایمنی، آمپولهای خود را در منزل دریافت کنند.
مزایای تزریق آمپول سینورا در منزل توسط مرکز درمانی رایبد
آمپول سینورا (Cinnora) یک داروی حیاتی برای کنترل بیماریهای التهابی مزمن است که نیاز به تزریق دقیق، منظم و ایمن دارد. مرکز خدمات درمانی و پرستاری رایبد با ارائه سرویسهای حرفهای تزریق در منزل، این امکان را برای بیماران فراهم کرده است تا در محیطی امن، آرام و بهداشتی روند درمان خود را ادامه دهند. این خدمات نهتنها به کاهش بار جسمی و روانی بیماران کمک میکند، بلکه نقش مهمی در افزایش اثربخشی درمان ایفا میکند. مزایای استفاده از خدمات درمانی در منزل رایبد عبارت است از:
- ایمنی و بهداشت بالا: تمامی مراحل تزریق با رعایت استانداردهای ضدعفونی و اصول کنترل عفونت انجام میشود.
- صرفهجویی در زمان و هزینه: کاهش هزینههای رفتوآمد و صرفهجویی در زمان برای بیمار و همراهان.
- راحتی و آرامش بیمار: تزریق در محیط آرام و آشنای خانه، موجب کاهش اضطراب و درد احتمالی ناشی از تزریق میشود.
- مراقبت تخصصی: ارزیابی علائم حیاتی، بررسی وضعیت عمومی بیمار و آموزش نحوه پیگیری عوارض جانبی احتمالی توسط پرسنل مجرب.
- گزارشدهی دقیق به پزشک معالج: ثبت اطلاعات تزریق و وضعیت بیمار و ارسال آن به پزشک جهت پیگیری بهتر درمان.
شرایط استفاده از خدمات تزریق در منزل رایبد
اکنون که اهمیت آمپول سینورا و تزریق در منزل را دانستید. برای استفاده از خدمات مرکز درمانی رایبد ابتدا باید درخواست خود را به صورت تلفنی و یا با مراجعه به سایت مرکز درمانی رایبد به صورت آنلاین ثبت نمایید. بعد از این مرحله منتظر بمانید تا تیم رایبد با شما تماس بگیرند و هماهنگی های لازم را جهت تعیین زمان و اعزام پرستار انجام دهند. این خدمات به صورت شبانه روزی در تمام نقاط تهران ارائه میشود فقط کافی است با شمارههای 02146291209 – 02122042881 یا 09910611272 تماس بگیرید و یا به وب سایت www://raybod.care مراجعه کنید.